腰部脊柱管狭窄症は、変形した骨・黄色靭帯などが腰の神経(馬尾神経)を圧迫するために神経障害が起きている疾患です(圧迫性神経障害)。先日、申し上げたような薬物療法やブロック療法を行っても下肢の痛み・しびれが改善しない場合には、手術治療を行うことがあります。手術はあくまで治療の一手段でしかありませんし、漫画やドラマのように術中に光り輝く奇跡が起きるものではありません。私はメスを降ろした人間ですので手術についてとやかく言える立場にはありませんが、私個人の経験から手術について申し上げていきます(立場・流儀から異論があるのは重々承知しています)。
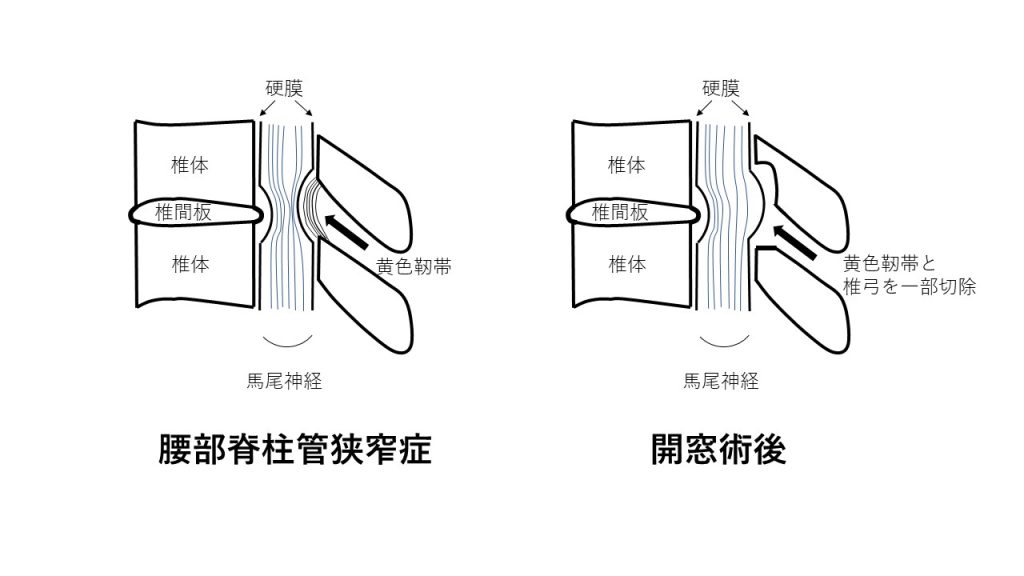
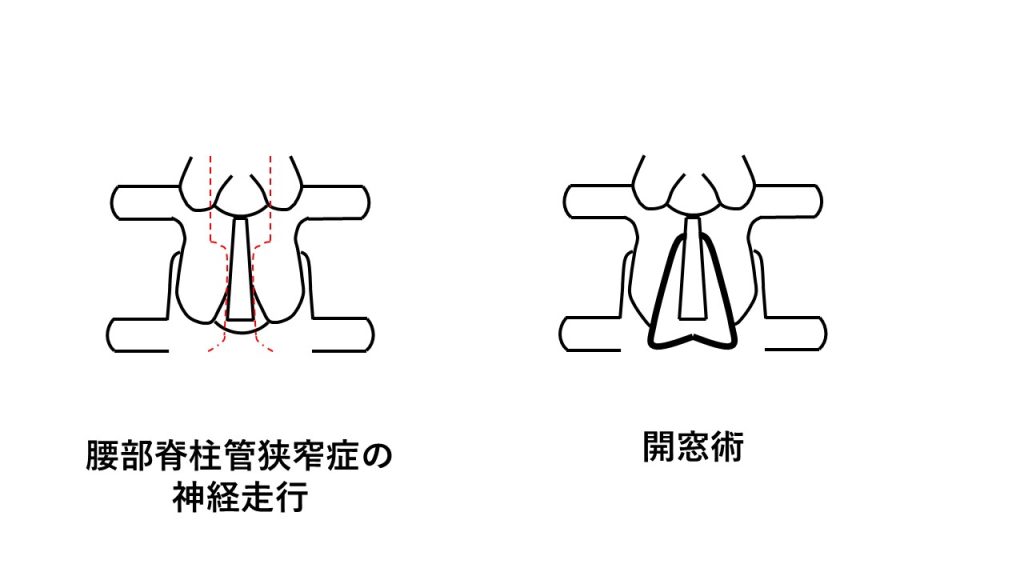
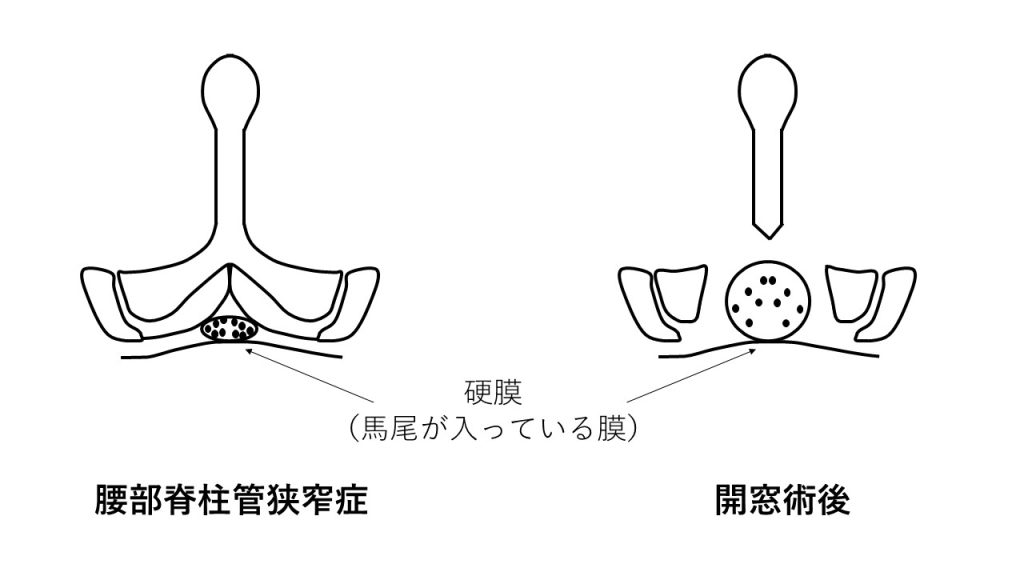
腰部脊柱管狭窄症に対する手術は大きく分けて、①後方除圧術、②後方除圧固定術、③前後方固定術があります。神経が圧迫されていることが病態ですので、治療は圧迫を解除することにあります。①は神経を圧迫している部分の腰椎後方の骨(椎弓)と黄色靭帯を切除して神経を緩めるものです。開窓術や椎弓形成術と言われます。腰椎の骨をできるだけ温存していますので、術後に運動制限はほぼありません。この手術はいわき共立病院整形外科の木田浩先生が確立されたもので、根本的かつ合理的な手術方法と考えます(日本整形外科学会雑誌 1984年)。我々の体は進化していませんので、昔の論文ですが現在でも非常に有用な手術法と考えています。私が勤務医を辞めるまで最も行った手術法です。
②は神経を緩めるために後方から背骨を削った後に骨が無くなってしまって(=椎間関節が保てなくなり)背骨が不安定になる場合に脊椎インプラント(椎弓根スクリューなど)で背骨を補強するものです。後側方固定術PLFと後方椎体間固定術PLIFの2種類があります。
③は神経を緩めるために骨を削らずに背骨を前方と後方と同時に脊椎インプラントで固定するものです。背骨を固めてしまうことで、分厚かった黄色靭帯が薄くなり結果的に神経を緩めることになります(間接除圧)。
私は①、②、③のどの手術も行いましたが、個人的には①が良いかなと思っています。理由は根本的な事として体に金属を入れられたい人は非常に少ない(私見)、創部感染(手術した箇所に膿がついたこと)が起きた時に脊椎インプラントがあると非常に難渋すること、固定術をすると腰が動かせなくなるため日常生活に運動制限がでること、固定術後の隣接椎間障害(背骨を固定すると固定した箇所が動かなくなり他の箇所が多く動く必要が出て、負担が掛かるために変形が強くなる)、脊椎インプラントを用いる手術はどうしても手術時間が長く出血量が多いこと(高齢者ほど術後の回復が遅くなります)、高齢者は骨粗鬆症があるため脊椎インプラントが効きにくいこと、です。脊椎インプラントや脊椎固定術を否定しているわけではなく、適応を厳密にする必要があると思って①を選んでいる事が多かったです。
では、また。